Questions réponses sur le surpoids et l’obésité

1/ Comment définit on le surpoids et l’obésité
Le surpoids et l’obésité se définissent par le calcul d’un indice appelé IMC.
L’IMC se calcule en divisant le poids (en kilos) par la taille au carré (en m) (IMC = poids(kg)/Taille²(m).
Si je pèse 85 kilos et que je mesure 1m70, mon IMC sera de : 80/(1,7×1,7) = 27,6.
Si je m’en réfère à la classification de l’IMC, je suis donc en surpoids.
L’IMC est une valeur imparfaite car elle présuppose que l’excès de poids est de la masse grasse (et non du muscle), cependant c’est un calcul simple à effectuer qui permet d’avoir une idée relative de la composition corporelle d’un individu. Pour appuyer le diagnostic et éliminer les faux positifs, il est souvent utile de compléter ce calcul par la mesure du périmètre abdominal car c’est la graisse viscérale qui détermine les risques pour la santé.
L’IMC qui correspond au surpoids se situe entre 25 et 30.
L’IMC qui correspond à l’obésité est >30.
On peut également graduer l‘obésité en 3 degrés de gravité.
Le surpoids et l’obésité sont caractérisés par un excès anormal de masse grasse dans le tissu adipeux. Pour l’obésité, ce dépôt excessif est susceptible de modifier la structure du tissu et de créer un état inflammatoire généralisé chronique susceptible de nuire à la santé.
Les cellules du tissu adipeux malade sont anormalement volumineuses et nombreuses et sont infiltrées par des cellules immunitaires qui provoquent un état inflammatoire.
L’OMS considère l’obésité comme une maladie chronique à part entière, bien que ce sujet fasse débat au sein de la communauté scientifique.
L’obésité maladie peut entrer en rémission avec les soins (diététiques, hygiène de vie, médicaments, chirurgie) mais c’est une condition dont on ne guérit pas totalement. La maladie a tendance à évoluer avec le temps.
2/ Est il risqué d’être en surpoids ou obèse ?
L’obésité est un facteur de risque d’autres maladies en particulier lorsque les dépôts de graisses se font autour des viscères (tissus adipeux viscéral) ou autour des organes vitaux (coeur, foie), ce que permet de témoigner l’augmentation du périmètre abdominal.
L’excès de graisse viscérale est associée au diabète de type 2 à la stéatose hépatique, aux maladies cardiovasculaires et à certains cancers.
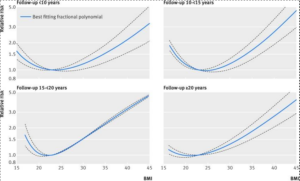
Quant à la mortalité totale, celle ci augmente avec l’indice de masse corporelle (IMC) essentiellement à partir d’un IMC ≥ 28 kg/m2, sauf pour les patients âgés. (source HAS)
En 2016 une revue systématique de la littérature étudie les données de mortalité selon l’IMC en éliminant les biais pouvant apporter de la confusion dans les résultats.
Les données montrent que la mortalité selon l’IMC suit globalement une courbe en J chez les non fumeurs, les personnes les plus minces et celles à la corpulence la plus élevée ont la mortalité la plus forte.
Le surpoids et l’obésité sont associés à un risque accru de mortalité toutes causes confondues. Si on exclu des études les fumeurs dont le surrisque de mortalité biaise les résultats, le risque de mortalité le plus faible a été observé à un IMC de 23-24 chez les non-fumeurs (tous confondus), de 22-23 chez les non-fumeurs en bonne santé et de 20-22 avec des durées d’étude assurant des suivis plus longs des patients. (>20 ans de suivi)
Analyse dose-réponse non linéaire de l’IMC et de la mortalité toutes causes confondues chez les non-fumeurs stratifiés par durée de suivi
L’effet du surpoids et de l’obésité à l’âge adulte sur l’espérance de vie et la mortalité prématurée est important. Chez les non-fumeurs de 40 ans sans maladie cardiovasculaire diagnostiquée auparavant, le surpoids est associé à une diminution de l’espérance de vie de 3 ans ; l’obésité est associée à une diminution de 7 ans pour les femmes et de 6 ans pour les hommes. Ces diminutions étaient basées sur des comparaisons avec des personnes de poids normal à 40 ans.
De plus, il est important de considérer que le taux de mortalité selon l’IMC dépend de la tranche d’âge considérée. Jusqu’à 50 ans, le taux de mortalité est le plus faible pour les IMC “normaux” entre 20 et 25. Pour les populations plus âgées, le surpoids n’est pas associé à un risque accru de mortalité.
L’association entre la mortalité toutes causes confondues et l’IMC pour les adultes âgés de 65 ans et plus s’est avérée être en forme de U avec le nadir de la courbe (risque le plus faible) pour un IMC entre 24,0 et 30,9
En conclusion : Le risque de mortalité n’augmente chez les personnes âgées qu’en deça d’un IMC < 23,0 ou au delà d’un IMC>30
association entre la mortalité toutes causes confondues et l’IMC, chez les personne de plus de 65 ans
Bien que la maladie soit chronique et que perdre du poids reste difficile, il existe un intérêt de la perte de poids chez les personnes souffrant d’obésité, car elle permet de diminuer les comorbidités associées.
Ainsi, on considère qu’une perte de poids de 5 % à 10 % diminue le risque d’apparition du diabète de type 2. (source HAS). C’est un objectif de perte de poids raisonnable à fixer en première intention.
Sources
Zhang, X., Ha, S., Lau, H. C. H., & Yu, J. (2023, July). Excess body weight: Novel insights into its roles in obesity comorbidities. In Seminars in cancer biology (Vol. 92, pp. 16-27). Academic Press.
Aune D, Sen A, Prasad M, Norat T, Janszky I, Tonstad S, Romundstad P, Vatten LJ. BMI and all cause mortality: systematic review and non-linear dose-response meta-analysis of 230 cohort studies with 3.74 million deaths among 30.3 million participants. BMJ. 2016 May 4;353:i2156. doi: 10.1136/bmj.i2156. PMID: 27146380; PMCID: PMC4856854.
Winter, J. E., MacInnis, R. J., Wattanapenpaiboon, N., & Nowson, C. A. (2014). BMI and all-cause mortality in older adults: a meta-analysis. The American journal of clinical nutrition, 99(4), 875-890.
Peeters, A., Barendregt, J. J., Willekens, F., Mackenbach, J. P., Mamun, A. A., Bonneux, L., & for NEDCOM, the Netherlands Epidemiology and Demography Compression of Morbidity Research Group*. (2003). Obesity in adulthood and its consequences for life expectancy: a life-table analysis. Annals of internal medicine, 138(1), 24-32.
3/ Quels sont les facteurs prédisposants à la prise de poids ?
Les causes du surpoids et l’obésité sont multifactoriels et ne sont pas exclusivement liés à des apports énergétiques excessifs et/ou une absence d’exercice physique.
Le poids et sa régulation chez un individu sont en grande partie génétiquement déterminés.
Le poids dépend de facteurs non modifiables tels que la génétique, l’environnement prénatal, le lieu de vie et son offre alimentaire, l’éducation alimentaire reçue, l’âge, les problèmes de santé physique et mentale… et de facteurs en partie modifiables d’hygiène de vie (facteurs modifiables du stress, activité physique et sportive, sommeil et alimentation).
Il y a au moins 250 facteurs intervenant dans la régulation de la balance énergétique et donc du poids des individus. Il est donc insensé de penser que manger moins et bouger plus suffiront pour maigrir durablement.
4) Y a t’il des aliments qui font grossir ?
Les facteurs alimentaires qui prédisposent à la prise de poids sont les excès caloriques en général, amplifiés par les troubles des comportements alimentaires de type hyperphagique.
Quant à identifier les aliments qui favorisent la prise de poids (ou la perte de poids), la littérature scientifique ne permet pas d’apporter des preuves solides sur le sujet.
Une revue de la littérature scientifique et méta analyse en 2016 a évalué les associations entre 12 groupes alimentaires (céréales complètes, céréales raffinées, légumes, fruits, noix, légumineuses, œufs, produits laitiers, poisson, viande rouge, viande transformée et boissons sucrées) et le risque d’adiposité (défini comme le surpoids/l’obésité, l’obésité abdominale ou la prise de poids)
- Un risque réduit de surpoids/obésité et de prise de poids a été identifié pour la consommation de céréales complètes, de légumes et de fruits,
- La consommation de poisson était associée à un risque réduit d’obésité abdominale.
- Un risque accru d’adiposité a été observé pour les céréales raffinées (ex farine blanche, céréales dont on a éliminé l’écorce et les fibres) (pour le surpoids/obésité et la prise de poids), la viande rouge (pour l’obésité abdominale) et les boissons sucrées (pour le surpoids/obésité et l’obésité abdominale).
Ces résultats étant de faible consistance, ceci ne permet pas d’affirmer avec assurance ces faits observés.
Sources
Schlesinger, S., Neuenschwander, M., Schwedhelm, C., Hoffmann, G., Bechthold, A., Boeing, H., & Schwingshackl, L. (2019). Food groups and risk of overweight, obesity, and weight gain: a systematic review and dose-response meta-analysis of prospective studies. Advances in Nutrition, 10(2), 205-218.
5/ Est il facile de maigrir – tout le monde peut maigrir – il suffit de volonté pour maigrir
Compte tenu des centaines de facteurs intervenant dans la régulation du poids, on peut affirmer que tout le monde ne peut pas maigrir comme il veut.
Avoir de la volonté OUI, il en faut pour mettre de l’énergie consciente dans l’acte de changer ses habitudes alimentaires
Avoir de la motivation OUI, il en faut pour donner un sens propre à la démarche de changement
Manger moins et ou mieux et bouger plus – OUI c’est nécessaire, selon le bilan alimentaire
Bien sûr il est important de travailler les aspects centraux de la balance énergétique (les entrées et les sorties) car ce sont des facteurs modifiables, d’entretien et d’aggravation du surpoids ou de l’obésité, mais dans la plupart des cas celà ne suffit pas..
Le poids est en grande partie génétiquement déterminé et dans l’obésité commune des mutations sur plus de 100 gènes ont été identifiées.
Le surpoids et l’obésité ont une composante génétique avec des estimations de son héritabilité allant de 40 à 70 %, certains individus n’étant pas outillés pour faire face à un environnement obésogène.
L’environnement actuel et les évènements de vie modulent le poids parfois sans retour en arrière possible (age, maladies, hormones, traitements médicaux…). De plus, le mode de fonctionnement de notre métabolisme s’oppose à la perte de poids pour préserver ses réserves et sa survie. En cas de régime ou de déficit calorique important, l’organisme envoie des signaux de faim et adapte son taux métabolique de repos pour dépenser moins de calories.
Sources
Bull. Acad. Natle Méd., 2015, 199, nos 8-9, 1269-1279, séance du 17 novembre 2015
6/ Quel est le régime le plus efficace et combien de temps faut il pour maigrir ?
Les personnes en surpoids ou en obésité pensent légitimement à suivre un régime pour perdre du poids, et les professionnels de santé le recommandent souvent pour le bénéfice santé qu’une perte de poids apporte. En effet maigrir quand on souffre de surpoids permet d’améliorer les bilans sanguins (glycémie, cholestérol, triglycérides, enzymes hépatiques), le degré de stéatose hépatique, l’apnée du sommeil.
De nombreuses études ont analysé l’effet de différents régimes sur le poids à court ou moyen terme. A court terme, une perte de poids significative a été observée avec n’importe quel régime pauvre en glucides ou en graisses. Les résultats sont sensiblement identiques quel que soit le régime et la répartition entre les macronutriments (protéines, lipides, glucides. ). C’est le degré de restriction calorique qui détermine avant tout les résultats. Ceci nous conforte dans l’idée que peu importe le régime prescrit, c’est le déficit calorique et l’adhésion du patient au modèle de régime qui est important.
Malheureusement les résultats ne sont pas favorables à long terme. En effet, beaucoup d’études portant sur les régimes semblent démontrer que leur pratique à tendance à faire grossir à long terme, et ceci est d’autant plus vrai chez les personnes de poids normal et lorsque les enfants et adolescents suivent un régime.
La reprise de poids après un régime est généralement la règle : un tiers à deux tiers du poids perdu étant repris dans l’année et presque tout dans les cinq ans. Les études sur les résultats à long terme montrant qu’au moins un tiers des personnes suivant un régime reprennent plus de poids qu’elles n’en ont perdu.
Cependant il est aussi possible que ces observations traduisent une relation de cause à effet en sens inverse : que plus on a tendance à prendre du poids, plus on suit des régimes et que les pratiques de régimes répondent et masquent la tendance naturelle à la prise de poids.
Des recherches ont montré que seulement environ 20 % des personnes en surpoids réussissent à perdre du poids à long terme, c’est-à-dire à perdre au moins 10 % du poids corporel initial et à maintenir cette perte pendant au moins 1 an.
Sources
Johnston BC, Kanters S, Bandayrel K, et al. Comparison of Weight Loss Among Named Diet Programs in Overweight and Obese Adults: A Meta-analysis. JAMA. 2014;312(9):923–933. doi:10.1001/jama.2014.10397
Franz, M. J., VanWormer, J. J., Crain, A. L., Boucher, J. L., Histon, T., Caplan, W., … & Pronk, N. P. (2007). Weight-loss outcomes: a systematic review and meta-analysis of weight-loss clinical trials with a minimum 1-year follow-up. Journal of the American Dietetic association, 107(10), 1755-1767.
Pélissier, L., Bagot, S., Miles-Chan, J. L., Pereira, B., Boirie, Y., Duclos, M., … & Thivel, D. (2023). Is dieting a risk for higher weight gain in normal-weight individual? A systematic review and meta-analysis. British Journal of Nutrition, 130(7), 1190-1212.
Hill, A. J. (2004). Does dieting make you fat?. British Journal of Nutrition, 92(S1), S15-S18.
Wing, R. R., & Phelan, S. (2005). Long-term weight loss maintenance. The American journal of clinical nutrition, 82(1), 222S-225S
Dulloo AG, Montani JP. Pathways from dieting to weight regain, to obesity and to the metabolic syndrome: an overview. Obes Rev. 2015 Feb;16 Suppl 1:1-6. doi: 10.1111/obr.12250. PMID: 25614198
6 mois de régime régulier suffisent en général pour prédire la perte de poids.
Dans une méta analyse regroupant 48 essais cliniques, on a pu démontré que les régimes pauvres en glucides et en graisses (n’importe lequel) étaient associés à une perte de poids estimée à 8 kg au suivi à 6 mois par rapport à l’absence de régime.
A 12 mois du régime, on observe seulement 1-2 kilos supplémentaires de perdus.
Dans une autre métaanalyse on a évalué l’effet de différentes méthodes de perte de poids (médicaments, régimes hypocaloriques, régime hyperprotéiné, régime très basse calorie, régime associé au sport, sport seul, conseils seuls)
C’est à 6 mois d’intervention qu’on observe la perte de poids maximale. Les régimes très basse calories montrent le nadir de poids le plus bas, toutefois la reprise de poids est la règle dans TOUS les cas même si le régime est maintenu, ce qui est très frustrant.
Au poids le plus bas, la moyenne de perte de poids représente -5 à -9% du poids initial. (-5 à 8,5kg). A 4 ans du début du régime les personnes maintiennent une perte de poids de 3 à 4 kilos (-3 à -4,3%) ce qui suffit à apporter des bénéfices pour la santé.
La reprise de poids est donc partielle, et l’association avec une activité physique permet un meilleur maintien du poids à 4 ans. La prise de médicament permet également un meilleur maintien du poids.
Sources
Johnston BC , Kanters S , Bandayrel K, et al. Comparaison de la perte de poids entre les programmes de régime nommés chez les adultes en surpoids et obèses : une méta-analyse . JAMA. 2014;312(9):923–933. doi:10.1001/jama.2014.10397
Franz, M. J., VanWormer, J. J., Crain, A. L., Boucher, J. L., Histon, T., Caplan, W., … & Pronk, N. P. (2007). Weight-loss outcomes: a systematic review and meta-analysis of weight-loss clinical trials with a minimum 1-year follow-up. Journal of the American Dietetic association, 107(10), 1755-1767.
7) Les régimes sont-ils dangereux ?
Sauf régimes de famines à long terme qui peuvent être délétères sur la santé musculaire, osseuse, hormonale, la pratique des régimes chez les personnes en bonne santé, en surpoids ou en obésité non enceintes n’est pas physiologiquement dangereuse.
C’est sur la santé mentale et le comportement alimentaire que les régimes font le plus de dégâts.
Déjà toute pratique de restriction calorique importante entraîne des troubles de l’alimentation de type hyperphagie compulsive pour compenser le degré de déficit calorique causé, à celà s’ajoute la reprise de poids quasi systématique majorant le sentiment d’échec et la diminution de l’estime de soi.
Au pire, les pratiques de régime précipitent les personnes fragiles et prédisposées vers des troubles durables des comportements alimentaires.
C’est surtout chez les personnes minces ou à poids normal que les régimes sont le plus dangereux car on observe davantage de perte de masse maigre que chez les personnes en obésité.
Sources
Garrow, J. S. (1991). The safety of dieting. Proceedings of the Nutrition Society, 50(2), 493-499.
Stewart, TM; Martin, CK; Williamson, DA La relation compliquée entre régime, restriction alimentaire, restriction calorique et troubles de l’alimentation : un changement de message de santé publique est-il justifié ? Int. J. Environ. Res. Santé publique 2022 , 19 , 491. https://doi.org/10.3390/ijerph19010491
8/ Quelles sont les étapes pour maigrir ?
Dans tous les cas de surpoids ou d’obésité la première étape de la prise en charge consiste à explorer et travailler les déterminants du mode de vie qui favorisent et entretiennent le surpoids, à savoir l’alimentation, le sommeil, les facteurs de stress et l’activité physique. Il s’agit là de travailler à modifier profondément et durablement ses habitudes.
Si il existe un trouble du comportement alimentaire et/ou des problématiques psychiques ou émotionnelles, il est nécessaire d’associer ces modifications d’hygiène de vie à une prise en charge psychologique car ce sont des facteurs d’entretien du surpoids et de l’obésité.
Lorsque les modifications du style de vie ne permettent pas d’atteindre une perte de poids suffisante pour la santé, (< 5 % de perte de poids à six mois) on peut orienter les patients vers une prise en charge de 2ème ou de 3ème recours.
Il s’agit d’une prise en charge médicale spécialisée coordonnées par un médecin nutritionniste ou dans les cliniques et SSR spécialisés en « digestif, endocrinologie, diabétologie, nutrition » et les centres spécialisés de l’obésité (CIO-CSO).
Les outils utilisés en parallèle de la diététique, du suivi psychologique et de l’activité physique sont les traitements pharmacologiques de l’obésité sur prescription médicale, puis la chirurgie bariatrique après préparation pluriprofessionnelle et selon le profil du patient et la présence de comorbidités;
Il est bien important de comprendre qu’il n’existe pas de solution facile ni miraculeuse, ni parfaite et définitive pour traiter l’obésité. Il n’existe aucun complément alimentaire magique ni même un médicament qui permet de maigrir totalement. On se souviendra toujours des histoires de perte de poids rapides et importantes et définitives, cependant celles- ci sont rares et exceptionnelles.
Sources
HAS Guide du parcours de soins : surpoids et obésité de l’adulte Mis à jour en février 2024
RECOMMANDATION HAS Obésité de l’adulte : prise en charge de 2 e et 3 e niveaux Validé par le Collège le 2 juin 2022
9/ Est ce que le sport aide à maigrir ?
OUI
La dépense énergétique totale d’un individu dépend de son métabolisme basal et de sa dépense liée à l’exercice (sport + activité physique + agitation du quotidien). Or suivre un régime réduit le métabolisme de base.
La pratique de l’activité physique compense la diminution du métabolisme de base induit par la restriction calorique et la perte de poids.
Si l’exercice physique seul ne permet pas d’obtenir une perte de poids significative, l’association de l’exercice à un régime hypocalorique est plus efficace que le régime seul.
Toutefois, cet effet est modeste et comme précisé précédemment, la reprise de poids est la règle, quoique atténuée par la pratique de l’exercice.
Sources
Curioni, C. C., & Lourenço, P. M. (2005). Long-term weight loss after diet and exercise: a systematic review. International journal of obesity, 29(10), 1168-1174.
Wu, T., Gao, X., Chen, M., & Van Dam, R. M. (2009). Long‐term effectiveness of diet‐plus‐exercise interventions vs. diet‐only interventions for weight loss: a meta‐analysis. Obesity reviews, 10(3), 313-323.
10) Y a t’il un sport qui est plus efficace pour la perte de poids
L’entraînement à haute intensité HIT semble être une pratique plus efficace que les pratiques traditionnelles de longue durée à faible ou moyenne intensité pour la perte de poids.
Le HIT (High Intensity Training) est défini comme un exercice effectué à une intensité > 65 % de la capacité respiratoire maximale et le HIIT (High Intensity Interval Training), se caractérise par de brèves répétitions d’exercices de haute intensité (30 s à 5 min) alternées avec des périodes de repos ou d’exercices de faible intensité (durant 1 à 5 min).
Chez les personnes hommes et femmes à poids normal ou en léger surpoids, la pratique du HIIT peut entraîner une réduction modeste de la graisse corporelle sous-cutanée et abdominale .
Chez les adultes obèses, une métarevue a conclu à une meilleure efficacité du HIIT par rapport à l’exercice à intensité moyenne sur l’amélioration des fonctions cardiorespiratoires et une réduction significative du pourcentage de graisse corporelle (mais sans effet sur le poids)
On peut toutefois se poser la question de l’observance des individus en surpoids ou en obésité vers ce type d’exercice, car comme pour l’alimentation c’est la modification durable des habitudes alimentaires et d’exercice qui est déterminante dans le maintien de la perte de poids à long terme.
Sources
Boutcher, SH (2011). Exercices intermittents de haute intensité et perte de graisse. Journal of obesity , 2011 (1), 868305.
Türk Y, Theel W, Kasteleyn MJ, Franssen FME, Hiemstra PS, Rudolphus A, Taube C, Braunstahl GJ. High intensity training in obesity: a Meta-analysis. Obes Sci Pract. 2017 May 29;3(3):258-271. doi: 10.1002/osp4.109. PMID: 29071102; PMCID: PMC5598019
Article rédigé par Katia Tardieu Diététicienne Nutritionniste